Tình trạng sưng hạch bạch huyết vùng đầu, cổ,… rất thường gặp ở trẻ em và là nguyên nhân thường xuyên gây ra lo lắng ở các ba mẹ
NHỮNG RỐI LOẠN HẠCH BẠCH HUYẾT
Lymph Node Disorders
Bệnh hạch bạch huyết (Lymphadenopathy) được định nghĩa là sự phì đại hoặc thay đổi tính chất của một hạch bạch huyết. Sinh bệnh học của bệnh hạch bạch huyết thường là triệu chứng của các bệnh truyền nhiễm, không lây nhiễm hoặc trong một số trường hợp hiếm gặp là bệnh ác tính. Bệnh hạch bạch huyết, đặc biệt là nổi hạch ở vùng cổ, khá phổ biến ở trẻ em, với tỷ lệ được báo cáo là 28% đến 55% ở trẻ nhũ nhi và trẻ bình thường. Ngoài ra, trẻ có thể sờ thấy các hạch ở hầu hết các vùng bạch huyết bề mặt, bao gồm các vùng cổ, nách và bẹn mà không phải là bệnh lý, có sự gia tăng tiến triển của khối lượng bạch huyết từ sơ sinh cho đến đầu tuổi vị thành niên. Mô bạch huyết này sau đó thường giảm dần trong suốt tuổi dậy thì.
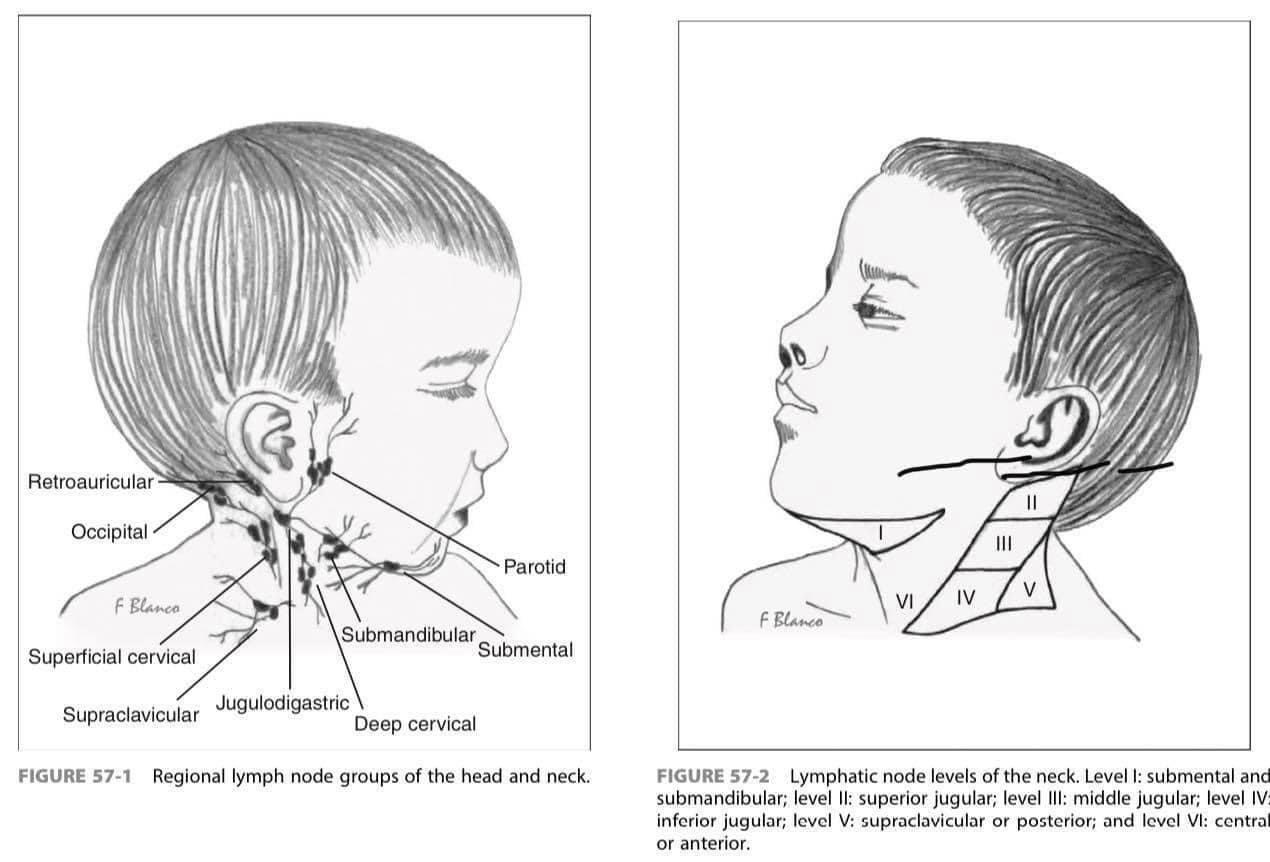
Có thể sờ thấy nhiều hạch ở trẻ em, và nhìn chung, hạch cổ < 2cm, hạch nách < 1cm và hạch bẹn < 1,5cm được coi là hạch sinh lý ở trẻ nhỏ. Tuy nhiên, nếu sờ thấy hạch mỏm lồi cầu trong xương cánh tay hoặc hạch thượng đòn nên được xem xét cẩn thận và chuyên sâu hơn. Hầu hết bệnh hạch bạch huyết là lành tính và các triệu chứng chỉ xuất hiện trong một thời gian ngắn.
Phì đại đa hạch (Generalized Lymphadenopathy) được định nghĩa là sự phì đại của hơn hai nhóm hạch bạch huyết không liền nhau. Khả năng ác tính chiếm từ 11% đến 24% các chẩn đoán, tùy thuộc vào nhóm báo cáo. Tỷ lệ cao hơn được báo cáo hàng loạt từ các thực hành ung thư học. Các diễn tiến ác tính phổ biến hơn ở nhóm từ 2 đến 12 tuổi và rất hiếm ở nhóm dưới 2 tuổi. Bệnh lý ác tính cũng là nguyên nhân phổ biến hơn ở những trẻ bị phì đại đa hạch mãn tính, có các hạch có đường kính > 3cm và các hạch ở vùng thượng đòn.
Các triệu chứng liên quan như đổ mồ hôi ban đêm, sụt cân và gan lách to cũng làm tăng khả năng ác tính. Cuối cùng, bất thường trên xét nghiệm và chụp X quang cũng có liên quan đến việc tăng tỷ lệ ác tính. Những nguyên nhân ác tính thường gặp nhất gây ra bệnh hạch bạch huyết là u lympho Hodgkin và non-Hodgkin, Leukemia và bệnh di căn. Darville và các đồng nghiệp đã đề xuất một sơ đồ hữu ích để xử trí bệnh hạch bạch huyết vùng cổ. Sơ đồ này là một công cụ hữu ích để giúp các bác sĩ phẫu thuật xác định vai trò của họ trong việc xử trí các hạch bạch huyết phì đại. Hầu hết các đánh giá và xử trí nội khoa thường do các bác sĩ Nhi và Nội Khoa thực hiện, tuy nhiên, bác sĩ phẫu thuật cũng có trách nhiệm xem xét cẩn thận từng trường hợp trước khi quyết định can thiệp. Thông thường, xử trí ngoại khoa được giới hạn trong FNA chẩn đoán, sinh thiết cắt bỏ, rạch và dẫn lưu và cắt bỏ toàn bộ.
VIÊM HẠCH BẠCH HUYẾT CẤP
Nguyên nhân phổ biến nhất gây ra tình trạng viêm hạch bạch huyết tự giới hạn, cấp tính là nhiễm virut. Viêm hạch bạch huyết vùng cổ hai bên cấp tính thường do nhiễm virut đường hô hấp (rhinovirus, parainfluenza virus, influenza virus, virus hợp bào hô hấp, coronavirus, adenovirus, reovirus) và thường có bản chất tăng sản. Bệnh hạch viêm liên quan đến virus không sưng mủ và thường tự khỏi.
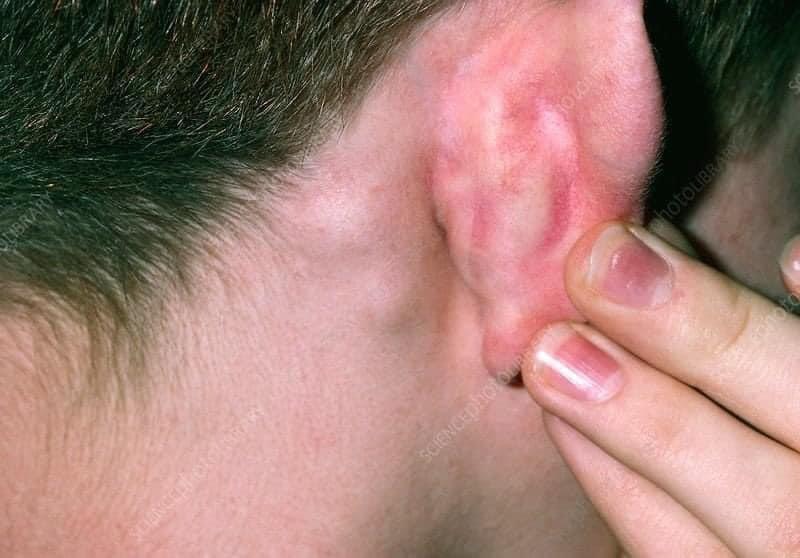
Viêm hạch bạch huyết một bên thường do nhiễm liên cầu hoặc tụ cầu trong 40% đến 80% các trường hợp. Các hạch này thường lớn (> 2 cm), đơn độc và đau ở trẻ mầm non. Viêm hạch sưng mủ có liên quan đến liên cầu nhóm A hoặc tụ cầu kháng penicilin. Nhiễm tụ cầu dẫn đến viêm hạch dường như xảy ra phổ biến hơn ở trẻ nhũ nhi.
Các sinh vật gây bệnh khác ít gặp hơn bao gồm Hemophilus influenzae type B, liên cầu khuẩn nhóm B và vi khuẩn kỵ khí. Tụ cầu kháng methicillin (MRSA) trong cộng đồng hiện nay thường được phân lập ra từ những áp xe nông và hạch bạch huyết viêm vỡ mủ ở trẻ em. Clindamycin là một tác nhân thích hợp để sử dụng trong những trường hợp này. Hạch bạch huyết viêm sưng mủ biểu hiện với các dấu hiệu viêm tại chỗ, hạch bạch huyết sưng đau một bên liên quan đến các hạch vùng dưới hàm hoặc sâu trong vùng cổ dẫn vào hầu họng. Ban đỏ, sốt, khó chịu và các dấu hiệu của bệnh toàn thân có thể xảy ra. Nhiễm trùng nguyên phát ở vùng đầu và cổ cần phải được chú ý đến vùng hầu họng và tai giữa. Nên bắt đầu điều trị đúng lúc này, thường là một đợt kháng sinh theo kinh nghiệm từ 5 đến 10 ngày đối với kháng sinh kháng Beta-lactamase đường uống. Kháng sinh tĩnh mạch nên được bắt đầu nếu có các dấu hiệu toàn thân hoặc ở trẻ nhũ nhi rất nhỏ. Đáp ứng phải được theo dõi trong vòng 72 giờ và việc điều trị thất bại thường yêu cầu cần thêm các xét nghiệm chẩn đoán bổ sung. Đây thường là lúc cần đến chọc hút bằng kim nhỏ hoặc siêu âm. Thông thường, đứa trẻ đã được quan sát trong vài tuần trước khi được đưa đến bác sĩ phẫu thuật. Các hạch nhỏ, mềm, di động không nên làm sinh thiết, vì chúng rất phần nhiều là lành tính trừ khi chúng nằm ở vùng thượng đòn. Chẩn đoán mô rất hữu ích khi các hạch bạch huyết vẫn tồn tại hoặc to ra sau khi đã điều trị kháng sinh đầy đủ và khi chúng có liên quan đến các dấu hiệu hoặc triệu chứng của bệnh ác tính và cuối cùng, nếu chẩn đoán vẫn còn nghi ngờ.
Hầu hết các tác giả khuyên nên đợi ít nhất 4 đến 6 tuần trước khi lấy mẫu mô. Sinh thiết sớm hơn nên được xem xét đối với các hạch ở vùng thượng đòn hoặc mỏm lồi cầu trong xương cánh tay, các hạch có đường kính > 3 cm và đối với trẻ em có tiền sử bệnh ác tính, sụt cân, đổ mồ hôi ban đêm, sốt hoặc gan lách to. Những trường hợp viêm hạch bạch huyết dai dẳng không khỏi mặc dù điều trị thích hợp từ 2 đến 4 tuần thì cần phải tiến hành các phương pháp bổ sung để chẩn đoán.
Nguồn : Pediatric Surgery – G.Coran
